Siroz, karaciğer dokusunun uzun süreli hasarı nedeniyle giderek sertleşmesi, küçülmesi ve normal yapısını kaybederek bağ dokusuna dönüşmesi sonucu ortaya çıkan ileri evre bir karaciğer hastalığıdır. Sağlıklı bir karaciğer kendini yenileme kapasitesine sahip olsa da sürekli iltihap, toksinlere maruz kalma veya kronik metabolik yük altında bu kapasite zamanla tükenir. Süreç yıllar içerisinde ilerler ve en sonunda karaciğer görevlerini sürdüremez hale gelir.
Hastalığın en önemli özelliklerinden biri erken evrede belirti vermemesidir. Kişiler genellikle sarılık, karında sıvı birikmesi veya bilinç değişiklikleri gibi ileri evre ağır şikayetler başladığında doktora başvurur. Bu nedenle siroz tıpta “sessiz ilerleyen bir hastalık” olarak tanımlanır.
Sirozun en sık görülen nedenleri
Siroz tek bir nedene bağlı gelişmez; karaciğeri yıllarca yıpratan pek çok farklı etken bu süreci başlatabilir. Günümüzde en önemli risk faktörleri şunlardır:
1. Kronik Alkol Kullanımı
Alkol, karaciğer hücrelerinde toksik etki oluşturarak uzun vadede fibrozis ve nihayet siroza yol açabilir. Dünyada sirozun en yaygın nedenlerinden biridir.
2. Kronik Hepatit C
Özellikle 1990’lı yıllardan önce kan nakli olan veya steril koşullara dikkat edilmeyen işlemler geçiren kişilerde HCV enfeksiyonu yaygın görülebilir ve yıllar içinde siroz gelişimine sebep olabilir.
3. Kronik Hepatit B
HBV enfeksiyonu, Türkiye’de siroz sebepleri arasında önemli bir yer tutar. Tedavi edilmediğinde karaciğerde sürekli iltihaplanmaya ve skar oluşumuna yol açabilir.
4. Alkol Dışı Yağlı Karaciğer (NAFLD/NASH)
Son yıllarda hem dünya genelinde hem de Türkiye’de siroz gelişiminin en hızlı artış gösteren nedenlerinden biridir. NAFLD ve NASH gelişiminde başlıca risk faktörleri şunlardır:
Obezite
Tip 2 diyabet
İnsülin direnci
Metabolik sendrom
5. Otoimmün ve Safra Yollarını Etkileyen Hastalıklar
Bağışıklık sistemine bağlı gelişen bazı karaciğer ve safra yolu hastalıkları da siroz ile sonuçlanabilmektedir. Bu grupta yer alan başlıca hastalıklar:
Otoimmün hepatit
Primer biliyer kolanjit
Primer sklerozan kolanjit
6. Genetik Hastalıklar
Bazı kalıtsal hastalıklar, karaciğerde toksik madde birikimi veya yapısal bozukluklar yoluyla ilerleyici karaciğer hasarına ve siroz gelişimine neden olabilir. Bu grupta yer alan başlıca hastalıklar şunlardır:
Wilson hastalığı
Hemokromatoz
Alfa-1 antitripsin eksikliği
7. İlaçlar ve Toksinler
Bazı ilaçların uzun süreli kullanımı veya toksik maddelere maruz kalma ender olarak siroz gelişimine sebep olabilir.
Siroz hastalığının belirtileri nelerdir?
Sirozun belirtileri hastalığın evresine göre değişir.
Erken Dönem (Kompanse) Siroz
Karaciğer henüz işlevini sürdürebildiği için belirtiler hafiftir:
· Sürekli yorgunluk,
· Halsizlik, enerji düşüklüğü,
· İştahsızlık ve istemsiz kilo kaybı,
· Karın sağ üst bölgesinde basınç hissi,
· Ciltte kaşıntı,
· Avuç içlerinde kızarıklık,
· Erkeklerde meme dokusunda büyüme erken dönem bulgularındandır.
Bu dönemde teşhis edilmesi zor olduğundan düzenli sağlık taraması büyük önem taşır.
İleri Dönem (Dekompanse) Siroz
Karaciğer artık görevlerini yerine getiremez hale gelir:
· Cilt ve gözlerde sarılık,
· Karında sıvı birikmesi (asit),
· Bacaklarda ve ayak bileklerinde ödem,
· Ciltte kolay morarma, burun veya diş eti kanamaları,
· Bilinç bulanıklığı, uyku hâli, davranış değişiklikleri (hepatik ensefalopati),
· Yemek borusu ve midede varis oluşumu (hayati risk taşıyan kanamalar olabilir),
· Dalak büyümesi,
· Kas kaybı ve belirgin zayıflama geç bulgular arasında yer alır.
Bu evrede hastalık mutlaka uzman takibi ve düzenli kontrol gerektirir.
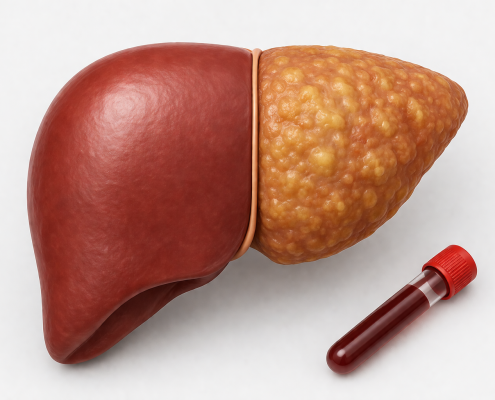
Siroz Hastalığının Evreleri (Fibroz Dreceleri)
Karaciğer hasarı, fibrozis adı verilen skar dokusunun miktarına göre sınıflandırılır:
F0: Fibroz yok
F1: Hafif fibroz
F2: Orta düzey fibroz
F3: Köprüleşme fibrozu (ileri hasar)
F4: Siroz
F4 seviyesine ulaşıldığında siroz tanısı kesinleşir.
Sağlıklı karaciğerden siroza ilerleyen fibroz evrelerinin temsili gösterimi.
Siroz hastalığında tanı yöntemleri
Siroz tanısı tek bir testle konmaz; hekim değerlendirmesiyle birlikte çok sayıda bulgu birlikte incelenir.
1. Kan Testleri
Karaciğerin hücresel bütünlüğü, sentez kapasitesi ve safra atılım fonksiyonları çeşitli laboratuvar parametreleri ile değerlendirilir:
ALT (Alanin aminotransferaz) ve AST (Aspartat aminotransferaz):
Hepatosit hasarının en duyarlı göstergeleridir. ALT karaciğere daha özgül kabul edilirken, AST karaciğer dışı dokularda da bulunabilir. Yüksekliği hepatoselüler hasarı düşündürür.
GGT (Gama-glutamil transferaz):
Safra kanalı hasarı ve kolestazın değerlendirilmesinde kullanılır. Alkol kullanımı ve bazı ilaçlara bağlı enzim indüksiyonunda da artış gösterebilir.
Bilirubin (Total ve Direkt):
Karaciğerin bilirubin metabolizması ve safra ile atılım kapasitesini yansıtır. Yüksekliği hepatoselüler hasar veya safra akımında bozulmayı gösterebilir ve klinikte sarılık ile ilişkilidir.
Albümin:
Karaciğerin sentez fonksiyonunun önemli bir göstergesidir. Düşük albümin düzeyleri kronik karaciğer hastalığı ve ileri evre sirozda görülür.
Protrombin zamanı ve INR (Uluslararası Normalize Oran):
Karaciğerde sentezlenen pıhtılaşma faktörlerinin fonksiyonel durumunu yansıtır. Protrombin zamanı ve INR yüksekliği, karaciğerin sentez kapasitesinde bozulmaya işaret eder ve prognoz değerlendirmesinde önemlidir.
Trombosit Sayısı:
Portal hipertansiyon gelişimine bağlı hipersplenizm nedeniyle azalabilir. Düşük trombosit sayısı, özellikle kronik karaciğer hastalığında fibrozis ve sirozun dolaylı bir göstergesi olarak kabul edilir.
FibroTest (Serum Fibrozis Skoru):
Karaciğer fibrozis derecesinin non-invaziv olarak değerlendirilmesini sağlayan kombine bir serum testidir. Alfa-2-makroglobulin, haptoglobin, apolipoprotein A1, GGT ve total bilirubin düzeyleri yaş ve cinsiyet gibi klinik parametrelerle birlikte algoritmik olarak analiz edilir. Özellikle kronik karaciğer hastalıklarında fibrozis ve siroz evresinin belirlenmesinde, karaciğer biyopsisine alternatif veya tamamlayıcı bir yöntem olarak kullanılır. Hastalığın progresyonunun izlenmesi ve tedavi yanıtının değerlendirilmesinde klinik olarak değerli bilgiler sunar.
2. Karaciğer Elastografisi (FibroScan)
Karaciğerin sertliğini ölçen non-invaziv, hızlı ve güvenilir bir yöntemdir. Günümüzde fibrozis derecesi için en önemli testlerden biridir.
3. Görüntüleme Yöntemleri
Ultrason, BT veya MR ile karaciğerin yapısı, boyutu, damar akımı ve komplikasyonlar değerlendirilir.
4. Karaciğer Biyopsisi
Günümüzde daha az tercih edilse de bazı durumlarda kesin tanı için başvurulabilir.
Siroz hastalığından korunmak mümkün müdür?
Evet, siroz büyük oranda önlenebilir bir hastalıktır. Karaciğeri korumak için:
· Aşırı alkol kullanımından uzak durmak,
· Hepatit B aşısı olmak,
· Hepatit C için tarama yaptırmak,
· Obezite, diyabet ve kolesterolü kontrol altında tutmak,
· Gereksiz ilaç ve bitkisel ürün kullanımından kaçınmak,
· Sağlıklı beslenmek ve düzenli egzersiz yapmak siroz gelişiminin önüne geçebilir.
Sağlıklı karaciğerden siroza ilerleyen sürecin temsili görseli.
Siroz hastalığında beslenme önerileri
Günlük 1–1.5 g/kg protein alımı kas kaybını önlemeye yardımcı olur. Tuz tüketimi azaltılmalıdır; asit gelişmişse daha sıkı kısıtlama gerekebilir.
Gece geç saatlerde küçük bir ara öğün, enerji dengesini destekler.
Yağda çözünen vitaminlerde eksiklik sık görüldüğü için doktor kontrolünde takviye yapılabilir.
Alkol kesinlikle kullanılmamalıdır.
Beslenme, karaciğer fonksiyonlarını desteklemede önemli rol oynar.
Siroz, uzun yıllara yayılan karaciğer hasarının son aşamasıdır. Ancak erken dönemde fark edilmesi, hastalığın seyrini önemli ölçüde değiştirebilir. Günümüzde antiviral tedaviler, metabolik hastalıkların kontrolü, yaşam tarzı düzenlemeleri ve doğru medikal takip ile birçok hasta uzun yıllar sağlıklı bir yaşam sürdürebilmektedir.
Karaciğer sağlığı belirti vermeden bozulabilir; bu nedenle özellikle 40 yaş üstü, risk faktörü olan veya kronik sağlık sorunu bulunan kişilerin düzenli karaciğer kontrolü yaptırması büyük önem taşır.
Sık Sorulan Sorular
1. Sirozun başlangıcı nasıl fark edilir?
Sirozun ilk evreleri genellikle belirti vermeden ilerler. Sürekli yorgunluk, iştahsızlık, hafif karın şişkinliği ve ciltte kaşıntı başlangıç döneminde görülebilir. Bu belirtiler başka sorunlarla karışabildiği için çoğu zaman siroz erken fark edilemez.
2. Siroza ne sebep olur? En yaygın nedenler nelerdir?
Kronik alkol kullanımı, Hepatit B ve C enfeksiyonları, alkol dışı yağlı karaciğer hastalığı (NAFLD/NASH), otoimmün hastalıklar ve bazı genetik durumlar sirozun başlıca nedenleridir. Karaciğerde yıllar içinde biriken hasar bu süreci tetikler.
3. Sirozun tamamen iyileşmesi mümkün mü?
İleri evredeki siroz geri döndürülemez; ancak erken teşhis edilen vakalarda altta yatan neden kontrol altına alınarak hastalığın ilerlemesi belirgin şekilde yavaşlatılabilir. Düzenli takip ve uygun tedaviyle yaşam kalitesi artırılabilir.
4. Siroz hangi evrelerde tehlikeli hale gelir?
Kompanse sirozda karaciğer hâlâ görevini sürdürebilir. Dekompanse evreye geçildiğinde sarılık, karında sıvı toplanması , kanamalar ve bilinç değişiklikleri gibi ciddi sorunlar ortaya çıkar. Bu aşama tıbbi açıdan daha risklidir.
5. Alkol kullanmayan bir kişide de siroz gelişir mi?
Evet. Alkol dışı yağlı karaciğer hastalığı, kronik hepatitler ve otoimmün hastalıklar alkol kullanmayan kişilerde de siroza yol açabilir. Obezite, diyabet ve insülin direnci risk faktörleri arasındadır.
6. Sirozun en yaygın belirtileri nelerdir?
Halsizlik, iştahsızlık, kilo kaybı, ciltte kaşıntı, karında dolgunluk hissi ve avuç içi kızarıklığı erken belirtilerdir. İleri evrede sarılık, karında su toplanması, bacaklarda ödem ve bilinç değişiklikleri görülebilir.
7. Siroz hangi testlerle anlaşılır?
Kan testleri (AST, ALT, bilirubin, albümin), FibroTest ,FibroScan, ultrason ve gerekirse biyopsi tanıda kullanılan yöntemlerdir.
8. Karaciğer yağlanması siroza dönüşür mü?
Evet. Özellikle insülin direnci, obezite ve diyabet eşlik ediyorsa karaciğer yağlanması zamanla fibrozise ve siroza ilerleyebilir. Bu nedenle düzenli takip önerilir.
9. Sirozda beslenme nasıl olmalıdır?
Protein gereksinimi karşılanmalı, tuz tüketimi azaltılmalı, düzenli ve dengeli öğünler tercih edilmelidir. Vitamin eksiklikleri sık olduğu için doktor kontrolünde takviye gerekebilir. Alkol tamamen bırakılmalıdır.
10. Siroz kimlerde daha sık görülür?
Kronik hepatit enfeksiyonu olanlar, uzun süreli alkol kullananlar, obez kişiler, diyabet hastaları ve metabolik sendromu olan kişilerde siroz gelişme riski daha yüksektir.
11. Sirozun ilerlemesi durdurulabilir mi?
Altta yatan neden tedavi edildiğinde, alkol bırakıldığında ve metabolik hastalıklar iyi yönetildiğinde sirozun ilerlemesi belirgin şekilde yavaşlayabilir. Erken dönemde müdahale büyük fark yaratır.
12. Sirozun komplikasyonları nelerdir?
Asit, özefajiyal varis kanaması, hepatik ensefalopati, dalak büyümesi, pıhtılaşma bozuklukları ve karaciğer yetmezliği sıklıkla görülen komplikasyonlardır.
13. Hepatit B ve C siroza nasıl yol açar?
Bu virüsler karaciğerde kronik iltihap oluşturur. Yıllar boyunca süren bu inflamasyon karaciğer hücrelerinde hasara, fibrozise ve sonunda siroza neden olabilir.
14. Siroz genetik olabilir mi?
Doğrudan genetik bir hastalık değildir; ancak Wilson hastalığı, hemokromatoz ve alfa-1 antitripsin eksikliği gibi kalıtsal rahatsızlıklar siroza yol açabilir.
15. Sirozdan korunmak için neler yapılmalı?
Hepatit B aşısı, hepatit C taraması, alkolün bırakılması, sağlıklı kilo yönetimi, düzenli egzersiz ve doktora danışmadan ilaç/takviye kullanımından kaçınmak korunmada önemlidir.